L’ipossia corrisponde all’inadeguata ossigenazione dei tessuti dovuta alla mancanza di apporto di O2 ai tessuti oppure all’incapacità dei tessuti di utilizzare l’O2 per alterazioni nella catena mitocondriale di trasporto degli elettroni.
La causa più frequente di ipossia è la mancanza di apporto di ossigeno ai tessuti. Questi captano l’O2 del sangue attraverso due fattori principali:
- perfusione tissutale (relazionata con la gittata cardiaca e la resistenza periferica totale) e la resistenza vascolare locale (in un determinato organo) al flusso sanguigno.
- contenuto di ossigeno nel sangue arterioso. Il sangue porta approssimatamente 20 ml/dl di ossigeno in due forme:
- una parte disciolto o libero nel sangue, che viene rilevata con la pressione arteriosa di O2 (PaO2), che costituisce la minor parte;
- la maggior parte (quasi 18 ml) si trova unita al gruppo eme dell’emoglobina, il trasportatore di ossigeno. Quest’ossigeno è misurato andando ad osservare la saturazione dell’emoglobina per l’ossigeno (SatO2).
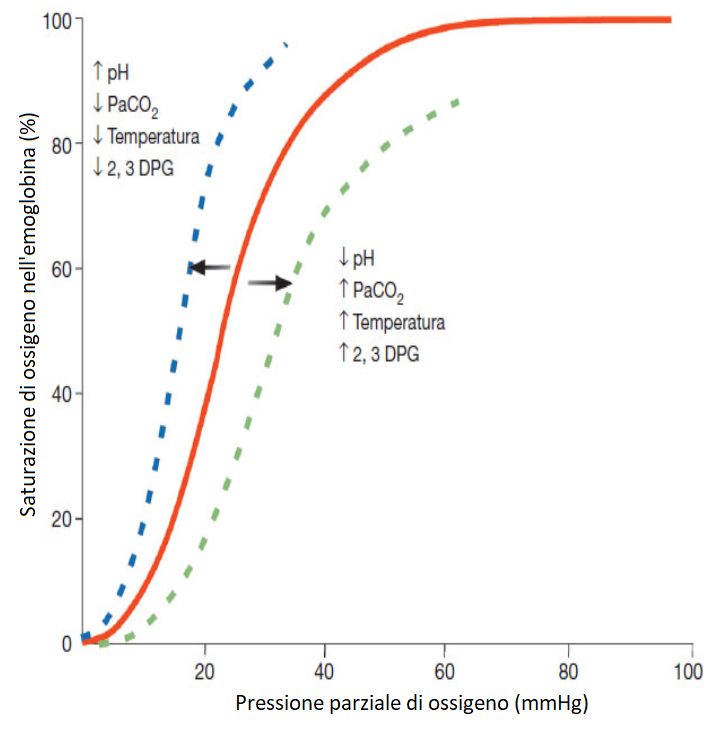
La saturazione di ossigeno e la PaO2 sono strettamente connessi con la curva di dissociazione della ossiemoglobina. Questa ha una forma sigmoidea e, come mostra, a partire da 70 mmHg di pressione parziale di ossigeno, praticamente si ottiene già il 100% della saturazione dell’emoglobina per l’ossigeno.
In cambio, essa diminuisce quando la PaO2 scende al di sotto di 70 mmHg: piccole variazioni della pressione parziale di ossigeno si vanno a tradurre in grandi discese della saturazione di emoglobina.
Questa curva in oltre si può inclinare verso destra o verso sinistra:
- se si sposta verso sinistra significa un aumento dell’affinità per l’ossigeno, l’emoglobina sautra prima, però ha come inconventiente che, aumentanto l’affinità, l’emoglobina difficilmentà libererà l’ossigeno quando le emazie passano per i tessuti.
- se si sposta verso destra succede il contrario, diminuisce l’affinità dell’Hb per l’ossigeno e per tanto permette un passaggio migliore dell’ossigeno verso i tessuti. Questo è infatti uno dei meccanismi compensatori di quando esiste ipossia, la curva si sposta verso destra.
I fattori che condizionano lo spostamento della curva sono rappresentati dal pH, dalla pressione parziale di CO2, dalla temperatura e dal 2,3 DPG (2,3-difosfoglicerolo). Un aumento del pH (alcalosi), una diminuzione della PaCO2 (ipocapnia), una diminuzione della temperatura e del 2,3 DPG vanno a produrre uno spostamento della curva verso sinistra. Una riduzione del pH (acidosi), un aumento della PaCO2 (ipercapnia), un aumento della temperatura e del 2,3 DPG vanno a produrre uno spostamento della curva verso destra.
Tipi di ipossia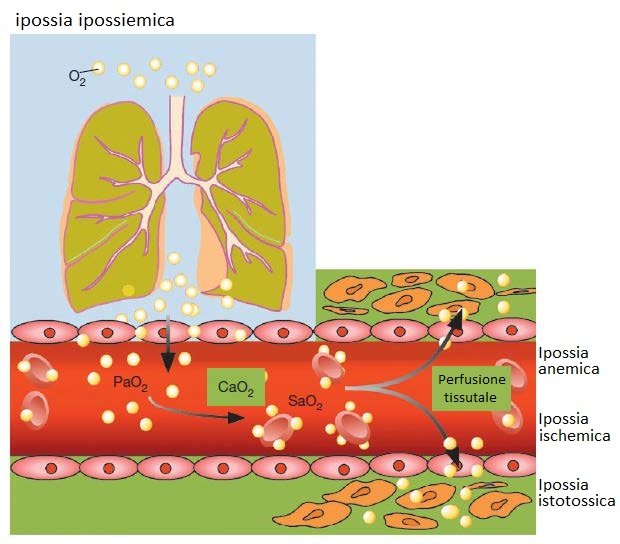
Le ipossie possono essere in primo luogo classificate in: quelle che si producono per una cattivo utilizzo dell’ossigeno a livello tessutale, che è un problema intrinseco nei mitocondri dei tessuti, chiamate ipossie istotossiche; e quelle nella quale vi è un deficit dell’apporto di ossigeno che può essere dovuto a sua volta a:
- diminuzione del contenuto di ossigeno nel sangue perché c’è una riduzione dell’ossigeno disciolto producendo ipossia ipossiemica, o perché vi è una riduzione dell’ossigeno unito all’emoglobina. Quest’ultimo caso può essere dovuto ad una diminuzione dell’emoglobina (ipossia anemica) oppure un’alterazione nella saturazione perché l’emoglobina è anomala (ipossia emoglobinopatica).
- diminuzione dell’apporto di sangue ai tessuti, che è la forma che si può produrre in acuto, a causa di un’ostruzione arteriosa di un organo, oppure essere cronica a causa di una diminuzione della gittata cardiaca e del flusso, come accade nell’insufficienza cardiaca o nello shock. Questa è chiamata ipossia ischemica o circolatoria.

Ipossia ipossiemica
Il problema è nell’apparato respiratorio che è incapace di produrre la corretta ossigenazione del sangue, così come anche l’eliminazione dell’anidride carbonica.
In questi casi saranno basse la pressione arteriosa di ossigeno (PaO2, ossigeno disciolto nel sangue), la saturazione dell’emoglobina per l’ossigeno (SatO2) e il contenuto totale di ossigeno (CaO2).
L’ipossia ipossiemica è la causa più frequente di insufficienza respiratoria. Si può osservare anche nelle cardiopatie congenite nella quale vi è uno shunt destro-sinistro (nella quale si inverte il circuito da destra a sinistra che non consente il passaggio della giusta quantità di sangue nei polmoni affinché si ossigeni) e in condizioni in cui ci si espone ad atmosfere povere di ossigeno (alta quota).
Questo tipo di ipossia può essere rilevata tramite un’emogas analisi.
Ipossia anemica o emoglobinopatica
E’ dovuta ad un’alterazione quantitativa (anemia, deficit di emoglobina) o qualitativa (emoglobina difettosa o alterata), per cui diminuisce l’apporto di ossigeno ai tessuti. Si rileva con un emocromo. A volte si tratta di un’emoglobinopatia (malattie genetiche del sangue dovute a mutazioni nei geni dell’emoglobina).
Esistono vari meccanismi con cui si può produrre questo tipo di ipossia:
- Quando si produce una riduzione della concentrazione di emoglobina (anemia), il contenuto arterioso di ossigeno è basso (bassa CaO2), però l’ossigeno disciolto (PaO2), non essendoci problemi di scambio a livello polmonare, resta normale, così come si mantiene normale la saturazione, in quanto essendoci poca emoglobina, quella che c’è, è completamente satura (SatO2).
- Quando vi è una minore capacità di trasporto dell’emoglobina, che può avvenire a causa di:
- esposizione acuta o cronica a monossido di carbonio (tabagismo, camini e stufe vecchie): il CO ha un’affinità per l’emoglobina 240 volte maggiore rispetto all’ossigeno, per cui si lega in maniera irreversibile e le emazie con carbossiemoglobina non saranno più disponibili.
In questi casi la pressione arteriosa di ossigeno (ossigeno libero) non è coinvolta, è normale, però l’ossigeno non può legarsi all’emoglobina in quanto contiene già la molecola di CO (la curva dell’emoglobina si sposta verso sinistra) per tanto la SatO2 è bassa e si forma carbossiemoglobina in grande quantità.
Per quanto riguarda il rilevamento di questo quadro per diagnosticare la carbossiHg non è molto facile in quanto dal saturimetro non si riesce a distinguere la carbossiemoglobina dall’ossiemoglobina, che darà sempre valori normali. La clinica rimane quindi un mezzo essenziale per identificare il quadro del paziente. - metaemoglobinemie, quadri nei quali determinati agenti ossidanti (nitriti o aniline) producono un’ossidazione del ferro del gruppo eme dell’Hb da forma ferrosa a ferrica, perdendo la capacità di trasportare ossigeno, come accade nel precedente caso.
Allo stesso modo, in questo caso l’ossigeno disciolto (PaO2) sarà normale, la SatO2 bassa e l’emoglobina con ferro ferrico (metaemoglobina o metaHb) è alta. Il contenuto arterioso di ossigeno rimane basso.
Come accadeva per la carbossiemoglobina, anche la metaemoglobina comporterà valori erroneamente normali della saturazione di ossigeno al saturimetro. - emoglobinopatie congenite con emoglobina ad alta affinità per l’ossigeno. Queste emoglobine si uniscono all’ossigeno con maggior affinità e per tanto sarà maggiore anche la difficoltà nel rilasciarlo ai tessuti.
Questa condizione può essere determinata mediante l’elettroforesi dell’Hb, misurando la percentuale di emoglobina fetale.
- esposizione acuta o cronica a monossido di carbonio (tabagismo, camini e stufe vecchie): il CO ha un’affinità per l’emoglobina 240 volte maggiore rispetto all’ossigeno, per cui si lega in maniera irreversibile e le emazie con carbossiemoglobina non saranno più disponibili.
Ipossia ischemica
In questo tipo di ipossia il problema è nel trasporto di ossigeno. Vi è una perfusione inadeguata verso i tessuti per cui l’ossigeno non può agire da substrato del metabolismo.
L’ipossia ischemica può essere di forma generalizzata, come accade nell’insufficienza cardiaca, oppure di forma localizzata, nel caso dell’ischemia in un determinato organo, come accade nell’infarto acuto del miocardio, dove c’è un’ischemia nel territorio dell’arteria coronaria coinvolta.
In entrambe le forme la SatO2, la PaO2 e il contenuto di ossigeno sono normali.
Ipossia istotossica o citotossica
Nell’ipossia istotossica il problema non è né nel sangue, né nel trasporto e né nell’emoglobina, ma proprio nel tessuto. Vi è una disfunzione nell’utilizzo di ossigeno a livello cellulare perché c’è un problema nella catena di trasporto degli elettroni a livello mitocondriale.
Le cause più frequenti sono rappresentate dallo shock settico e dall’intossicazione da cianuro o esposizione a monossido di carbonio, per inibizione della citocromossidasi mitocondriale, che produce la morte in pochi minuti.
Si osserva un aumento della PaO2 venosa per mancato utilizzo da parte delle cellule, quindi la differenza di ossigeno tra l’arteria e la vena è ridotta perché i tessuti hanno utilizzato poco ossigeno.

Meccanismi di compensazione tissutali
In seguito all’ipossia l’organismo cerca di compensare la riduzione dell’ossigeno mettendo in moto diversi meccanismi:
Now loading…
- aumento della ventilazione polmonare alveolare. Il paziente ha tachipnea perché arrivano stimoli ai centri respiratori per impulso dei chemiorecettori dell’arco aortico e della biforcazione carotidea in risposta alla riduzione della PaO2 (pressione parziale nel sangue arterioso) e l’acidosi. L’aumento della ventilazione fa aumentare la PAO2 (pressione parziale negli alveoli) e la PaO2, ma provoca anche ipocapnia (che aggrava l’ipossia del SNC per vasocostrizione locale).
- aumento della gittata cardiaca. Il paziente è tachicardico per far circolare più velocemente il sangue, per esempio nell’anemia in cui l’emoglobina è bassa, in modo da far arrivare più ossigeno ai tessuti nonostante il minor contenuto di emoglobina.
Questo aumento della gittata viene prodotto per stimolazione simpatica, dovuto ad ipossia, sul centro vasomotore (aumento della contrattilità miocardica e della frequenza cardiaca). Inoltre si produce un aumento del precarico per aumento del ritorno venoso e diminuzione del postcarico per vasodilatazione a causa dei metaboliti acidi prodotti dall’ipossia. - ridistribuzione del flusso sanguigno. L’attivazione simpatica produce vasocostrizione, tranne nei vasi coronarici e encefalici in cui non sono presenti recettori alfa-adrenergici, per cui si avrà una riduzione del flusso sanguigno di pelle e muscoli, incluso i reni, con il fine di preservare l’apporto di sangue a cervello e cuore. I pazienti sono per tanto stanchi, con pelle pallida e sudati.
- policitemia. L’ipossia aumenta la produzione di eritropoietina a livello renale, stimolando così la produzione della serie rossa nel midollo osseo, generando un aumento nel numero di emazie, con aumento di Hb circolante e ottimizzando di fatto il trasporto di O2.
Tuttavia, l’eccesso di ipossia (ipossia cronica) produce un’iperviscosità sanguigna che dà problemi di perfusione e per tanto aggrava l’ipossia. Nei pazienti cronici l’ematocrito può raggiungere valori del 60% e l’emoglobina a 20 g/dl. Questo meccanismo richiede comunque molto tempo affinché si metta in moto. - aumento della liberazione tissutale di O2, dovuo all’aumento della concentrazione tissutale di 2,3-DPG, ma che porta anche all’acidosi metabolica (per glicolisi anaerobia) o respiratoria (per ritenzione di CO2). Si produce così uno spostamento della curva verso destra.
Questi meccanismi di compensazione presentano comunque delle eccezioni costituite da:
- insufficienza respiratoria, come nel caso dell’ipossia ipossemica dove non è possibile un’aumento della ventilazione. Se la sua causa è un’ipoventilazione alveolare globale o un problema della ventilazione-perfusione, questi meccanismi non sono sufficienti a compensare.
- ipossia anemica, non ci sono abbastanza eritrociti in quanto ci sono problemi nella loro produzione. La policitemia si sviluppa solo nel caso in cui la causa è un difetto nel trasporto di O2 o di liberazione ai tessuti.
- ipossia istotossica, il problema è nell’utilizzo dell’ossigeno da parte dei tessuti, quindi nessuno dei precedenti meccanismi di compensazione è in grado di compensare.

- Nell’ipossia ipossiemica vi è un aumento della ventilazione, della gittata cardiaca e della policitemia. Inoltre vi è un aumento del gradiente artero-venoso di ossigeno (A-a), ovvero la differenza che c’è tra l’ossigeno arterioso prima di raggiungere i tessuti e quello venoso dopo aver passato i tessuti.
- Nell’ipossia anemica, la pressione arteriosa di ossigeno è normale e non è necessaria la ventilazione in quanto l’apparato respiratorio è sano e la ventilazione è sufficiente affinché la poca Hb si ossigeni. Il problema è che non vi è abbastanza Hb, per cui non aumenta la ventilazione, bensì la gittata cardiaca. Se il sangue scorre più velocemente, in un minuto nei tessuti scorrerà più sangue anche se esso contiene meno emoglobina e meno ossigeno. La policitemia non c’è in quanto il problema è proprio nella produzione delle emazie. Anche in questo caso aumenta la differenza A-a di O2.
- Nell’ipossia circolatoria, il sangue è adeguatamente ossigenato, il problema non è nella concentrazione di ossigeno e neanche nella saturazione, ma nella gittata cardiaca, quindi questa non interviene come meccanismo di compensazione. In questo tipo di ipossia si forma policitemia e aumenta anche il gradiente artero-venoso di ossigeno.
- Nell’ipossia istotossica non c’è tempo per produrre nessuno di questi meccanismi di compensazione.
Caricamento…
Conseguenze dell’ipossia
Quando si parla di conseguenze dell’ipossia bisogna distinguere fondamentalmente l’ipossia acuta da quella cronica.
Ipossia acuta
Le conseguenze sulla funzione e la struttura cellulare sono di maggiore rilevanza nell’ipossia ischemica. Questa porta a consumare le piccole riserve di ossigeno e di ATP che comporteranno la liberazione di una serie di fattori inducibili dall’ipossia come l’HIF-1 che agisce sull’attivazione dei canali del potassio dando origine ad una vasocostrizione polmonare e una vasodilatazione sistemica.
La mancanza di ossigeno e glucosio nelle cellule fa sì che si realizzi una glicolisi anaerobica che porta ad un’acidosi intracellulare e successivamente la liberazione e attivazione di enzimi lisosomiali (danno lisosomiale da sostanze proinfiammatorie e nocive) che producono lesione e morte cellulare.
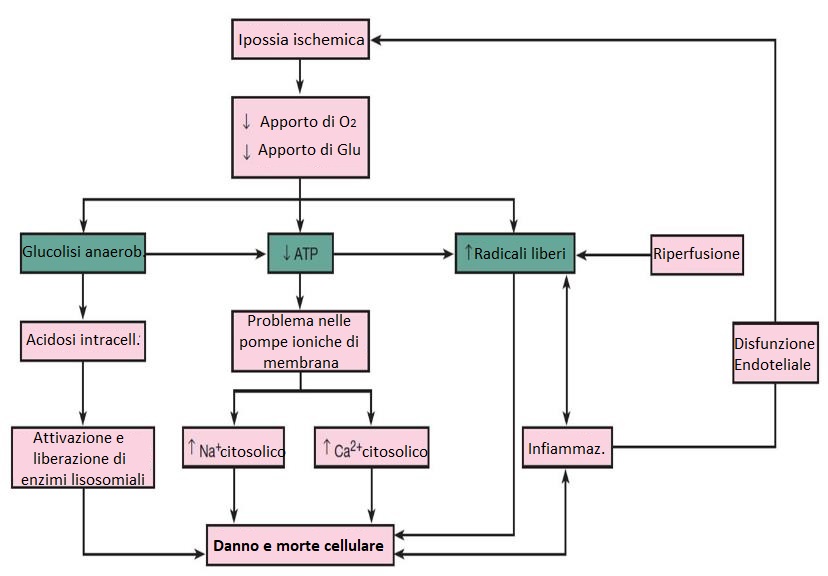
La riduzione dell’apporto di O2 e glucosio può bloccare l’attività della pompa sodio-potassio nella membrana cellulare, in maniera tale che la quantità di ATP che gestisce la cellula risulti alterata, potendo inoltre causare danno e morte cellulare. Tutti questi processi portano ad un’infiammazione sistemica o locale, liberando radicali liberi.
In relazione a questo, vi è la riperfusione, che non è altro che la rivascolarizzazione dei territori che erano rimasti bloccati, essendo questa situazione reversibile (il ritorno di sangue con ossigeno e glucosio può ripristinare tutti questi processi patologici), a seconda della durata dell’ipossia.
Tuttavia, quando passa troppo tempo dall’ipossia, l’entrata massiva di sangue e ossigeno nella cellula produce la liberazione di radicali liberi che possono causare morte cellulare. Tutto ciò dipende anche dal tipo di tessuto: alcuni, come il cervello, resistono pochi minuti e altri, come il muscolo liscio, possono resistere anche diversi giorni.
Per quanto riguarda le manifestazioni cliniche:
Now loading…
- incordinazione motoria e stato confusionale acuto (delirio) che comprende irritabilità clinica, cambi nell’umore e nel comportamento del paziente, confusione… Questi sono i primi sintomi che avvengono in quanto i tessuti più vulnerabili sono proprio quelli degli emisferi cerebrali, del cervelletto e dell’ippocampo.
- sindrome da disfunzione multiorgano, quando l’ipossia è acuta e molto intensa. E’ una situazione acuta di morte cellulare irreversibile e distribuzione sistemica.
- sindrome da distress respiratorio acuto (ARDS) a livello polmonare, è la forma più grave di edema polmonare per aumento della permeabilità capillare.
- necrosi tubulare acuta, a livello renale, che dà origine ad anuria e insufficienza renale intrinseca.
- necrosi epatocitaria, a livello epatico, che può dar luogo a insufficienza epatica e fallimento epatico severo.
- coma metabolico o strutturale a livello nervoso.
- infiammazione e necrosi delle cellule intestinali con traslocazione dei batteri (rischio di batteriemia).
- disfunzione endoteliale e coagulazione intravascolare disseminata (CID) con formazione di microtrombi.
Ipossia cronica
E’ tipica nei pazienti con insufficienza cardiaca o respiratoria. Predominano i sintomi derivati dai meccanismi di compensazione dell’ipossia, come tachicardia, dispnea e policitemia.
Sia nell’ipossia acuta che in quella cronica è comunque possibile apprezzare la cianosi, una colorazione azzurra della pelle (polpastrelli, orecchie, naso) e mucose quando la concentrazione di emoglobina ridotta (quella non legata all’ossigeno) è superiore a 5 g/dl, che equivale a un po’ più di un terzo dell’Hb.
Non si apprezza nell’anemia intensa (in quanto i valori di emoglobina sono diminuiti ed è difficile arrivare a queste concentrazioni di emoglobina ridotta), mentre nella policitemia è più facile osservare cianosi per via dell’aumento dei livelli di emoglobina ridotta che non per forza indicano ipossia.
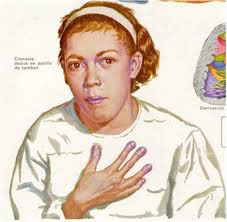
A livello clinico si cerca se la cianosi ha una distribuzione centrale o periferica. La cianosi centrale è di solito generalizzata, mentre quella periferica è distribuita nelle zone periferiche e si percepisce freddo per cattiva perfusione.
- nella cianosi centrale il problema è legato all’ossigenazione del sangue a causa di insufficienza respiratoria. Si presenta maggiormente nella bocca, nelle labbra e nelle mucose. Le zone cianotiche sono calde in quanto l’unico problema è che l’ossigeno viene captato poco a livello polmonare, mentre la perfusione è adeguata. Si manifesta a causa della riduzione della SatO2 per diminuzione della PaO2 (ipossia ipossemica) oppure per difetti nella captazione dell’emoglobina (carbossi e metaHb).
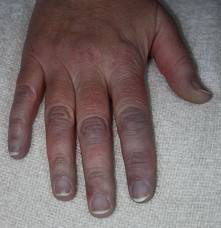 nella cianosi periferica il problema è legato alla perfusione, per cui c’è insufficienza cardiaca. Si localizza nelle zone periferiche del corpo (estremità, dita di mani e piedi, naso, orecchie) accompagnata a freddo per difetto dell’irrigazione. I parametri di ossigenazione sono normali nel sangue arterioso, però vi è una grande riduzione tissutale di O2, che provoca una perdita di saturazione di O2 nell’emoglobina dei capillari. C’è uno spostamento della curva verso destra.
nella cianosi periferica il problema è legato alla perfusione, per cui c’è insufficienza cardiaca. Si localizza nelle zone periferiche del corpo (estremità, dita di mani e piedi, naso, orecchie) accompagnata a freddo per difetto dell’irrigazione. I parametri di ossigenazione sono normali nel sangue arterioso, però vi è una grande riduzione tissutale di O2, che provoca una perdita di saturazione di O2 nell’emoglobina dei capillari. C’è uno spostamento della curva verso destra.
Fonte: Malattie dell’apparato respiratorio. Pneumologia e chirurgia toracica.