La malattia dei legionari costituisce la più importante forma morbosa tra le cosiddette legionellosi, infezioni causate da varie specie del genere Legionella. Il quadro clinico conclamato si dimostra caratterizzato da una grave pneumopatia acuta, con importante compromissione generale, a evoluzione non raramente fatale. L’infezione risulta assai più frequente di quanto non appaia dall’osservazione dei casi manifesti, poiché decorre prevalentemente in forma inapparente o simil-influenzale.
È stata descritta per la prima volta nel 1976, in seguito a un’epidemia insorta tra i partecipanti a un raduno di reduci della guerra del Vietnam, svoltosi a Filadelfia (Convention of American Legion): da questa circostanza è derivata la denominazione. Il microrganismo era presente nell’impianto di condizionamento dell’hotel dove avevano soggiornato i veterani.
Eziologia
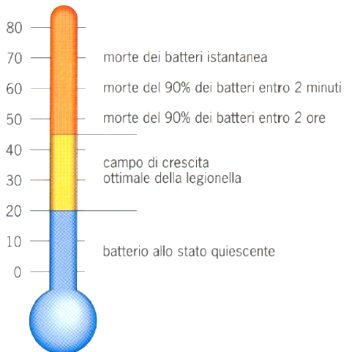
Agenti eziologici delle legionellosi sono microrganismi appartenenti al genere Legionella, di cui Legionella pneumophila costituisce il prototipo. Le legionelle sono piccoli bacilli gram-negativi pleiomorfi, lunghi circa 0,5 μm; la maggioranza delle specie è mobile. Possono sopravvivere in condizioni ambientali estreme: per esempio, temperature comprese tra 0 e 63 °C, pH da 5 a 8,5 e concentrazioni d’ossigeno diluito di 0,2-15 ppm in acqua.
La temperatura costituisce un fattore critico per lo sviluppo delle legionelle; infatti, elevate concentrazioni di questi microrganismi si ritrovano nelle acque termali o nei sistemi di acqua calda degli edifici (tra 25 e 45 °C si ha il campo di crescita ottimale per la legionella). Essi sono in grado di rimanere vitali per anni in campioni d’acqua conservati a temperatura compresa tra 2 e 8 °C.
Altro fattore importante per la proliferazione è il ristagno di acqua con formazione di biofilm, oppure presenza di sedimenti e materiale organico, o materiali plastici (il rame ha invece effetto inibente).
Nel genere vengono attualmente comprese 61 specie (20 delle quali patogene per l’uomo), differenziabili in base alla composizione del DNA. L. pneumophila è responsabile del 90% circa delle infezioni polmonari; di tale specie sono stati identificati 71 diversi sierogruppi, ma i sierogruppi 1, 4 e 6 sono responsabili dell’80% dei casi.
Now loading…
Epidemiologia
L’infezione è ubiquitaria, come dimostrano gli studi circa la prevalenza degli anticorpi specifici nelle popolazioni sane; decorre più spesso in forma asintomatica o con un quadro febbrile benigno di tipo influenzale (identificabile con la cosiddetta febbre di Pontiac), sovente ad andamento epidemico. La manifestazione clinica più tipica e grave, con polmonite e interessamento sistemico, si presenta raramente, in genere favorita da concause epidemiologiche. La polmonite da L. pneumophila, ad esempio, rappresenta il 2-15% delle polmoniti nosocomiali negli Stati Uniti e in Europa.
Trasmissione e fattori predisponenti
Non esistono dimostrazioni di trasmissione interumana diretta, né tramite l’ingestione di acqua. La fonte d’infezione è ambientale, rappresentata per lo più dai serbatoi di acqua per uso domestico o industriale contaminati da legionelle: torri di raffreddamento per impianti di condizionamento; condutture idrauliche di ospedali, alberghi, industrie; docce; cisterne e piscine. Ma anche laghi, fiumi e acque termali.
Attraverso tali manufatti, il microrganismo, veicolato da particelle d’acqua (aerosol), viene disperso negli ambienti chiusi, ove può essere facilmente inalato. Il batterio non è trasportato dal vapore anche se l’acqua è contaminata poiché le dimensioni delle gocce d’acqua che costituiscono il vapore sono modeste e tali da non essere un efficace veicolo per il batterio.
La malattia insorge abitualmente con epidemie più o meno estese, che coinvolgono individui contemporaneamente esposti al contagio per aver soggiornato in ambienti contaminati, quali sale di riunione, atri di alberghi, reparti ospedalieri.
Il batterio normalmente è presente a basse concentrazioni negli ambienti acquatici senza che ciò dia luogo ad alcuna patologia. Tuttavia se il batterio prolifera e si porta a concentrazioni elevate può insorgere la patologia.
Fattori predisponenti sono la concomitanza di difetti immunologici, il fumo, l’etilismo, gli stati di affaticamento. Può colpire tutte le età, ma prevale nei soggetti di oltre 50 anni, più frequentemente di sesso maschile. L’incidenza è maggiore durante la tarda estate e il primo autunno.

Sintomatologia
Abbiamo quattro forme: asintomatica, febbre di Pontiac (lieve), polmonite da Legionella (legionellosi) e forme extrapolmonari.
Dopo un periodo di incubazione breve (1-2 giorni), la sintomatologia esordisce con malessere generale, febbre, mialgie e cefalea. Generalmente si risolve in 2-5 giorni. Nei casi più tipici e gravi, dopo 24-48 ore il decorso subisce un progressivo peggioramento con incubazione da 2 a 10 giorni: la febbre diviene molto elevata, accompagnata da brividi; si instaurano tachicardia, tachipnea, sudorazioni. In circa due terzi dei casi può apprezzarsi bradicardia relativa. Circa la metà dei pazienti lamenta diarrea con feci acquose; nel 25% dei casi sono presenti disturbi di tipo neuropsichico, quali insonnia, allucinazioni, delirio, atassia. Frequenti, inoltre, i segni di compromissione di altri organi, come il fegato e il rene. L’interessamento polmonare è segnalato dalla tosse (con scarsa espettorazione) e da dolore toracico puntorio; inizialmente il processo simula la polmonite micoplasmica, ma la successiva evoluzione lo avvicina alle polmoniti alveolari batteriche. La polmonite da legionella non ha tuttavia caratteristiche cliniche che permettono di distinguerla da altre polmoniti.
L’esame radiologico nelle prime fasi dimostra uno o più focolai parenchimali rotondeggianti, a opacità tenue e margini sfumati, in genere localizzati ai lobi inferiori; successivamente, aspetti di broncopolmonite diffusa anche bilaterale, talora a estensione lobare. Rari i fenomeni escavativi, meno infrequente il versamento pleurico. Nei casi meno gravi e nelle forme cosiddette non pneumonitiche il periodo di incubazione è più breve e la sintomatologia è più modesta. Benché siano presenti tosse e rantoli, all’esame radiografico del torace non si osservano infiltrati.
Gli esami di laboratorio evidenziano l’aumento della VES e della proteina C reattiva e leucocitosi neutrofila modesta; frequente il riscontro di iperazotemia, proteinuria, ematuria e incremento delle transaminasi sieriche, della bilirubinemia e della creatinfosfochinasi. Significativa, perché abbastanza costante, la diminuzione della sodiemia e della fosfatemia.
Complicanze
Le complicanze possono riguardare il polmone con formazione dell’ascesso polmonare, di un empiema o insufficienza respiratoria, ma si possono avere complicanze sistemiche che possono portare allo shock settico, la coagulazione intravasale disseminata e l’insufficienza renale acuta.
Queste complicanze ci dicono che la prognosi è riservata e la letalità nell’ospite immunocompetente arriva fino al 20% e raggiunge anche l’80% nei pazienti immunocompromessi. La morte si ha per insufficienza cardiorespiratoria acuta, insufficienza renale e shock settico.
Diagnosi
La diagnosi clinica appare difficile, poiché la malattia non ha caratteri clinici o radiologici patognomonici. Vanno valorizzati l’età, la stagionalità, i dati anamnestici (esistenza di fattori predisponenti, andamento spesso epidemico, viaggi o soggiorni in ambienti a rischio), l’eventuale presenza di disturbi dell’alvo e del sensorio.
L’accertamento si basa sulla dimostrazione del microrganismo nell’espettorato (lavaggio bronco-alveolare) o in frammenti bioptici polmonari. La diagnosi definitiva consiste nell’isolamento colturale che, però, richiede tempo (5-7 giorni). La dimostrazione del microrganismo nell’espettorato mediante antisiero specifico fluorescente (immunofluorescenza) ha una buona specificità (96-99%), ma una sensibilità variabile (33-70%).
Sono disponibili, inoltre, test che consentono l’identificazione abbastanza precoce di un antigene di L. pneumophila sierogruppo 1 nelle urine, il cosiddetto antigene urinario della legionella, un test semplice, di rapida esecuzione, sensibile fino al 95% e specifico fino al 99%.
I test sierologici, infine, hanno un’utilità clinica scarsa, ma sono importanti per gli studi epidemiologici. Viene considerata significativa la documentazione, con immunofluorescenza indiretta, di un incremento degli anticorpi di almeno 4 volte tra fase acuta e convalescenza. Un titolo ≥ 1:28 presente nel primo campione, comunque, ha già valore indicativo. Un titolo ≥ 1:256 dimostrato nel periodo di convalescenza, preceduto da una sindrome clinicamente compatibile, permette una diagnosi presuntiva di legionellosi. Reazioni crociate possono verificarsi in corso di tularemia, leptospirosi, batteriemie da Bacteroides fragilis.
Nella diagnosi differenziale devono essere prese in considerazione la polmonite da Mycoplasma pneumoniae, le polmoniti virali, la psittacosi, la febbre Q e la tularemia, nonché le forme da microrganismi opportunisti, se l’ospite è compromesso.
Terapia
I farmaci di scelta sono antibiotici che vanno all’interno della cellula e quindi i più recenti macrolidi, soprattutto l’azitromicina e claritromicina, e i fluorochinoloni. All’inizio è opportuna la somministrazione per via endovenosa. I fluorochinoloni vengono prescritti soltanto ai pazienti adulti. A miglioramento avvenuto, in media dopo 3-5 giorni, si potrà utilizzare la via orale (azitromicina: adulti 500 mg/die in dose unica, bambini 10 mg/kg/die in dose unica; claritromicina: adulti 500 mg ogni 12 ore, bambini 7,5 mg/kg ogni 12 ore; levofloxacina: adulti 500 mg/die; ciprofloxacina: 750 mg ogni 12 ore; moxifloxacina: 400 mg/die).
Nei casi più gravi è consigliabile somministrare inizialmente, insieme con un macrolide o un fluorochinolone, la rifampicina (massimo 600 mg – ogni 12-24 ore) che ha un’attività sinergica.
Attive sono anche l’eritromicina (oggi sostituita dai nuovi macrolidi), la roxitromicina, l’ofloxacina, la doxiciclina e la minociclina. Meno efficaci il cotrimoxazolo, l’imipenem e la clindamicina.
La terapia antibiotica va proseguita per 10-14 giorni nei pazienti immunocompetenti e per 3 settimane negli immunocompromessi e nelle situazioni cliniche più gravi.
Profilassi
I casi di legionellosi che si verificano negli ospedali o nelle comunità richiedono l’esecuzione di accurate indagini epidemiologiche. In particolare, vanno effettuati esami colturali prelevando campioni dall’acqua potabile, dalle apparecchiature idrauliche e di condizionamento e dagli strumenti impiegati per la respirazione assistita. Questi campionamenti devono essere effettuate periodicamente così come le manutenzioni e, all’occorrenza, disinfezione.
Per la bonifica ed il trattamento viene utilizzato un trattamento termico con elevate temperature, clorazione, ionizzazione con rame/argento, acqua ossigenata, filtrazione e raggi UV.
Fonte: Manuale di malattie infettive.