L’anestesia generale comporta una perdita del controllo delle vie aeree e della respirazione spontanea, fenomeno aggravato dall’azione miorilassante dei farmaci anestetici. Questa condizione determina inevitabilmente uno stato di apnea, rendendo indispensabile il supporto ventilatorio mediante dispositivi specifici per garantire un’adeguata ossigenazione del paziente.
In ambito anestesiologico, i presidi più comunemente utilizzati sono il tubo endotracheale e le maschere laringee. Il tubo endotracheale rappresenta la soluzione ottimale, in quanto garantisce sia un’efficace ventilazione polmonare che la protezione delle vie aeree dal rischio di aspirazione di materiale gastrico evitando di provocare dei fenomeni di ab ingestis.
Le maschere laringee, pur essendo meno invasive, offrono una protezione meno completa e sono generalmente riservate a procedure di breve durata o quando l’intubazione non è strettamente necessaria.
Esistono inoltre dispositivi alternativi come il tubo laringeo o il Combitube, che trovano impiego prevalentemente in situazioni di emergenza. Questi strumenti, sebbene possano essere utilizzati anche da personale meno esperto, presentano significative limitazioni sia in termini di efficacia ventilatoria che di protezione delle vie aeree.
Intubazione orotracheale
L’intubazione endotracheale rimane la procedura di riferimento per la gestione delle vie aeree in anestesia generale. La tecnica prevede una sequenza precisa di manovre.
Innanzitutto, il paziente viene posizionato correttamente con il collo flesso e la testa lievemente estesa, assumendo la cosiddetta posizione di “sniffing”. Questo atteggiamento favorisce l’allineamento degli assi orale, faringeo e laringeo, facilitando la visualizzazione delle strutture anatomiche.
Successivamente, si procede con l’inserimento della lama del laringoscopio dal lato destro della bocca, facendola avanzare con delicatezza fino a raggiungere l’epiglottide. A questo punto, esercitando una trazione in direzione orizzontale, si ottiene l’esposizione delle corde vocali.
Il tubo endotracheale viene quindi inserito con movimenti delicati, facendolo passare tra le corde vocali fino a posizionare la cuffia almeno 2 cm al di sotto di esse. Una volta raggiunta la posizione corretta, la cuffia viene gonfiata per garantire una tenuta ottimale.
La conferma del corretto posizionamento del tubo endotracheale rappresenta una fase cruciale della procedura. L’auscultazione polmonare bilaterale costituisce il primo approccio per verificare la simmetria della ventilazione. Tuttavia, il gold standard attuale è rappresentato dalla capnografia, che attraverso la misurazione continua della CO2 espirata (EtCO2) fornisce una conferma oggettiva della corretta posizione tracheale del tubo.
Presidi sovraglottici
I presidi sovraglottici rappresentano un’alternativa all’intubazione endotracheale, poiché permettono di effettuare una ventilazione polmonare efficace senza oltrepassare l’aditus laringeo. A differenza del tubo endotracheale, non vengono introdotti in trachea, riducendo così il rischio di edema delle corde vocali e di laringospasmo post-estubazione. Sono particolarmente utili nei casi di vie aeree difficili o di difficoltà di intubazione imprevista, offrendo un’opzione rapida e relativamente sicura per mantenere la pervietà delle vie aeree.
Tuttavia, il loro posizionamento al di sopra della laringe comporta alcuni limiti: non sono efficaci in presenza di ostruzione laringea e non offrono una protezione completa contro il rischio di aspirazione. Va però sottolineato che le maschere laringee di nuova generazione offrono una maggiore protezione da questo punto di vista, soprattutto se posizionate da personale esperto.
I presidi sovraglottici disponibili sono molteplici. Tra questi, ricordiamo:

Maschera facciale
È uno dei dispositivi più comunemente utilizzati per ventilare il paziente tramite una fonte di aria, ossigeno e anestetici inalatori. Trova impiego sia in sala operatoria, subito dopo l’induzione e prima dell’intubazione, sia in situazioni di emergenza, come nell’arresto cardiorespiratorio. Per migliorarne l’efficacia, può essere associata all’utilizzo di una cannula orofaringea (o di Guedel), che favorisce l’ossigenazione del paziente.

Maschera laringea (LMA)
È un presidio sovraglottico a forma di cuneo, il cui utilizzo è associato a un minor rischio di effetti collaterali come mal di gola, tosse e laringospasmo al risveglio. Può essere posizionata senza la necessità di una visualizzazione diretta del piano glottico. La LMA viene introdotta dietro la lingua e l’epiglottide, posizionandosi a livello dell’ipofaringe, con l’apertura che si sovrappone all’aditus laringeo.
La complicanza principale è rappresentata dalla possibilità di aspirazione di contenuto gastrico. A tale scopo, le maschere laringee di seconda generazione (come AuraGain, i-gel, LMA Protector, Supreme) sono dotate di un secondo lume, che permette il passaggio di un sondino gastrico. Questo può essere utilizzato per svuotare lo stomaco subito dopo il posizionamento, riducendo significativamente il rischio di aspirazione ab ingestis.
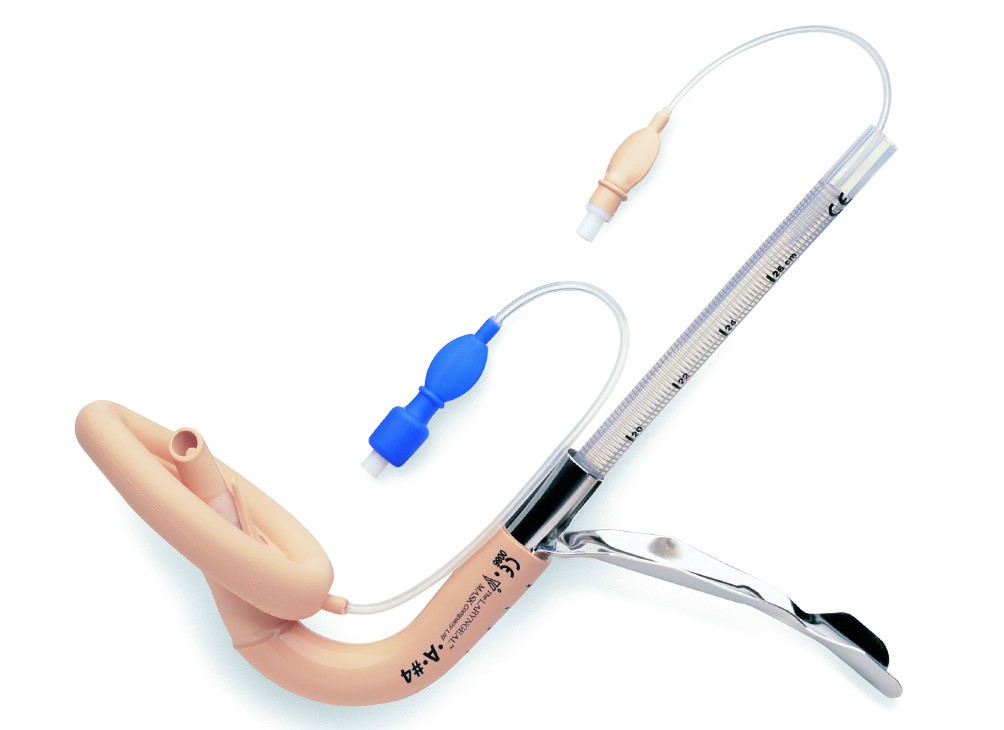
Maschera laringea Fastrach
Questa particolare maschera laringea, oltre a consentire la ventilazione, permette l’introduzione di un tubo endotracheale al suo interno. Dopo averne assicurato il corretto posizionamento e la ventilazione del paziente, si può procedere con un’intubazione “alla cieca”.
Presidi sovraglottici in emergenza/urgenza
In contesti di emergenza, vengono impiegati presidi sovraglottici specifici, spesso utilizzati in pazienti non intubabili e non ventilabili.
Tubo laringeo
È un tubo a lume singolo dotato di due cuffie: una cuffia prossimale che occlude il versante orale della faringe e una cuffia distale che si posiziona a livello dello sfintere esofageo superiore. Tra le due si trova un’apertura corrispondente all’aditus laringeo, che consente la ventilazione.
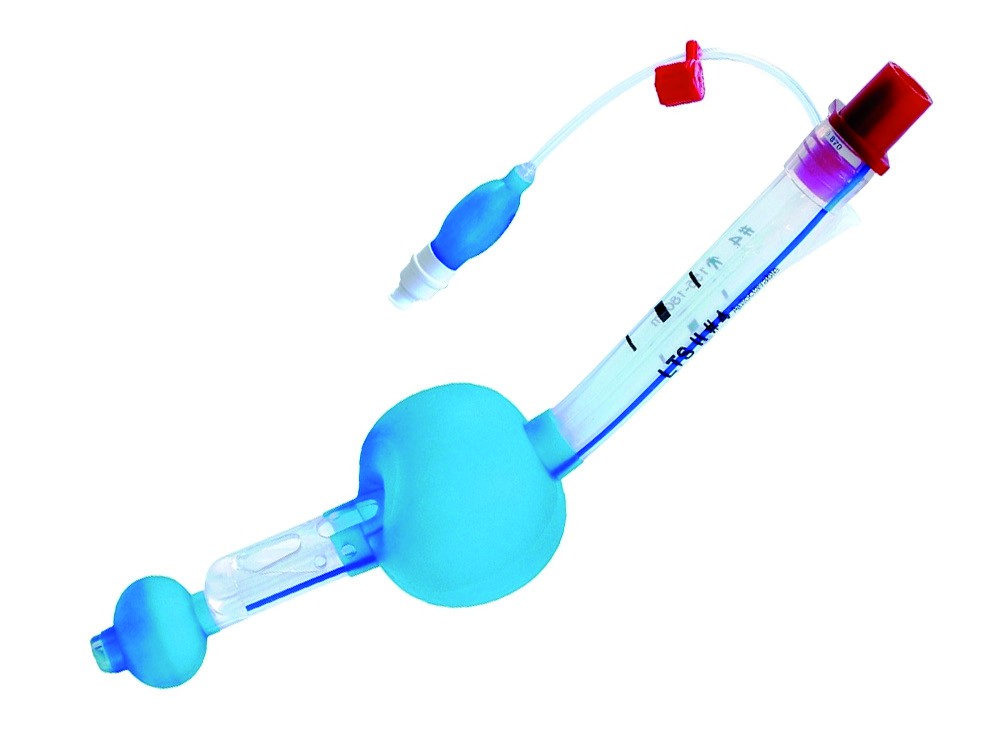
Combitube
Questo dispositivo è un’alternativa alla maschera laringea nei casi in cui non sia possibile né intubare né ventilare il paziente. Si tratta di un tubo a doppio lume che consente la ventilazione sia se posizionato in esofago (tramite il lume prossimale), sia in trachea (tramite il lume distale).
COPA (Cuffed Oropharyngeal Airway)
È una variante della classica cannula di Guedel, dotata di una cuffia distale e di un raccordo per l’AMBU. Permette la ventilazione del paziente senza la necessità di utilizzare una maschera facciale.

La scelta del dispositivo per la gestione delle vie aeree deve tenere conto di numerosi fattori, tra cui la durata prevista dell’intervento, il rischio di aspirazione e l’esperienza dell’operatore. Nei casi di intubazione difficile o impossibile, è fondamentale avere a disposizione strategie alternative, che possono spaziare dall’utilizzo di dispositivi sopraglottici fino a tecniche più invasive come la cricotiroidotomia.
Gestione delle vie aeree difficili
La gestione delle vie aeree può presentare delle difficoltà in diverse circostanze. Alcune di queste sono prevedibili in fase preoperatoria, durante la visita preanestesiologica, permettendo di identificare una via aerea difficile prevista. In tali casi, si ricorre a dispositivi appositi come il videolaringoscopio o il fibroscopio.
Quest’ultimo, in particolare, consente di eseguire un’intubazione oro- o nasotracheale a paziente sveglio, previa anestesia locale del cavo orale e del rinofaringe, accompagnata da una leggera sedazione. Questa strategia è considerata molto sicura, poiché in caso di fallimento dell’intubazione, il paziente conserva la capacità di ventilare spontaneamente.
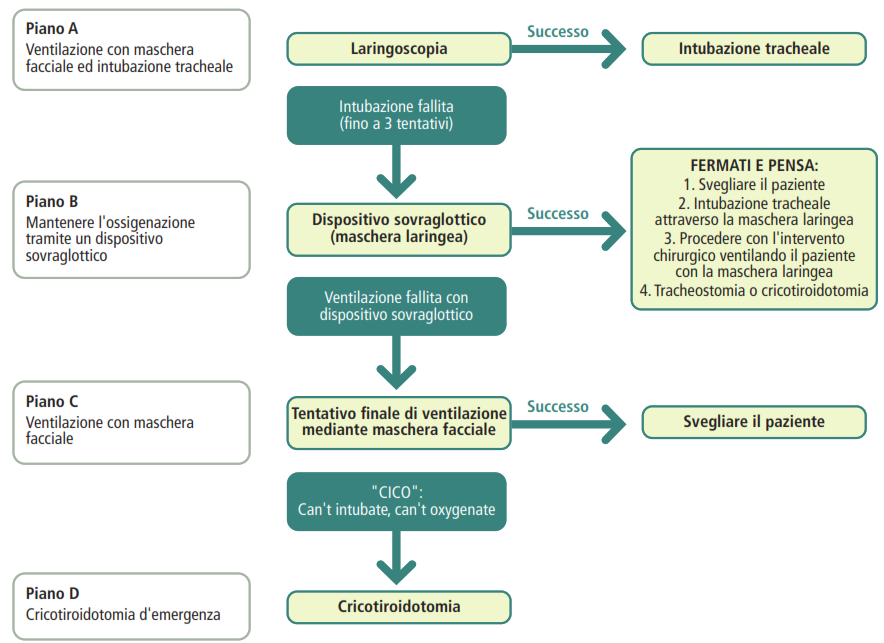
Una situazione più critica è rappresentata dalla via aerea difficile imprevista, ovvero quando i criteri valutati nel preoperatorio risultano nella norma, ma si incontrano difficoltà soltanto al momento della laringoscopia diretta. La via aerea difficile imprevista si definisce come la condizione in cui un anestesista esperto fallisce tre tentativi di intubazione orotracheale.
In questi scenari, è fondamentale che l’anestesista mantenga la calma e si attenga rigorosamente alle linee guida internazionali, in particolare a quelle della Difficult Airway Society (DAS), la cui ultima versione risale al 2015 e rappresenta il riferimento principale per la gestione di queste situazioni complesse.
Secondo le indicazioni della DAS:
- dopo tre tentativi falliti di intubazione orotracheale da parte di personale qualificato, si deve procedere con il tentativo di inserimento di un presidio sovraglottico (SGA), come ad esempio la maschera laringea;
- se anche questo secondo tentativo non ha successo, si tenta la ventilazione manuale tramite maschera facciale;
- qualora si riesca a ventilare efficacemente il paziente con la maschera facciale, è indicato procedere alla decurarizzazione e al risveglio del paziente, rimandando l’intervento chirurgico;
- infine, se anche la ventilazione tramite maschera facciale risulta inefficace e non si riesce a garantire l’ossigenazione, è necessario eseguire un accesso d’emergenza al collo (FONA – Front of Neck Access), ossia una cricotiroidotomia d’emergenza.
Ventilazione meccanica
Per la ventilazione meccanico è raccomandato l’utilizzo di un basso volume tidal, ovvero il volume di aria erogato dal ventilatore ad ogni singolo atto inspiratorio. Impiegare volumi tidal compresi tra 6 e 8 ml/kg di peso corporeo ideale riduce significativamente il rischio di barotrauma alveolare. Questa strategia è particolarmente utile per prevenire il danno polmonare associato a sovradistensione alveolare.
In secondo luogo, è fondamentale applicare una PEEP (Positive End Expiratory Pressure) durante la ventilazione meccanica. Questa pressione positiva, mantenuta nelle vie aeree alla fine dell’espirazione, previene il collassamento degli alveoli e contribuisce a migliorare gli scambi gassosi. Al contrario, la ventilazione a ZEEP (Zero End Expiratory Pressure), priva di PEEP, favorisce la chiusura ciclica degli alveoli al termine di ogni espirazione, con il rischio di causare atelettrauma alveolare – una forma di danno da stress meccanico legato alla continua apertura e chiusura degli alveoli.
Infine, in presenza di segni di dereclutamento alveolare (come nelle atelettasie), è opportuno ricorrere a manovre di reclutamento alveolare. Queste consistono nell’applicazione di alcuni atti inspiratori prolungati e a pressioni di picco elevate, con l’obiettivo di riaprire le unità alveolari collassate e migliorare l’ossigenazione.
Fonte: Manuale di anestesia e rianimazione. Concorso Nazionale SSM.