La funzione principale dell’apparato respiratorio è quella di garantire lo scambio dei gas: l’apporto di ossigeno per le funzioni cellulari e il sequestro dell’anidride carbonica e dei metaboliti provenienti dal metabolismo cellulare. Questo si traduce nelle pressioni parziali determinate da questi gas nell’emogasanalisi (PaO2 e PaCO2).
Nello scambio di gas intervengono 4 fattori:
- la ventilazione alveolare, ovvero il rinnovo di aria contenuta negli alveoli. Dipende dalla pervietà delle vie aeree e dall’adegua dinamica ventilatoria.
- la diffusione alveolo-capillare, cioè il trasferimento di O2 dagli alveoli al sangue e della CO2 in direzione opposta attraverso la membrana alveolo-capillare fino a quando le pressioni su entrambi i lati di essa non si equilibrano.
- la perfusione alveolare, in quanto il sangue che arriva ai polmoni deve distribuirsi uniformemente nei capillari affinché possa realizzarsi correttamente lo scambio gassoso.
- Il rapporto V/Q alveolare, ovvero il rapporto tra la ventilazione e la perfusione alveolare deve essere equilibrata. Affinché si produca lo scambio di gas in una zona, essa deve essere correttamente ventilata e perfusa.
Lo scambio gassoso non avviene nell’intero apparato respiratorio, ma ci sono varie zone, che comprendono lo spazio morto anatomico, dove l’apparato respiratorio non partecipa allo scambio di gas, questo include tutta le vie respiratorie fino ai bronchioli.
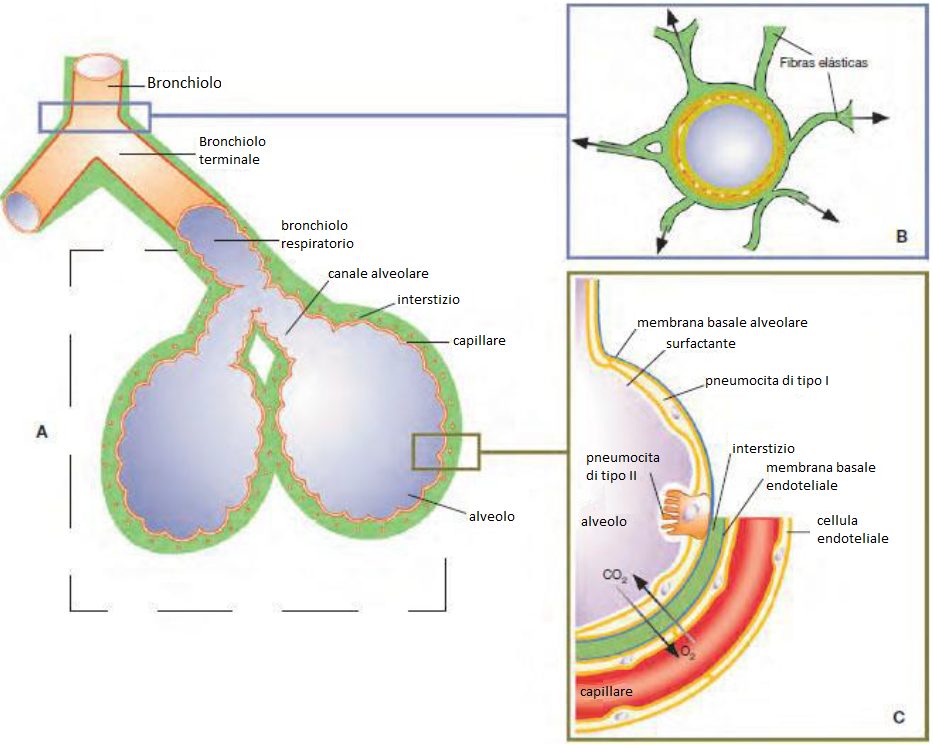
I bronchioli terminano negli acini polmonari (insieme di alveoli) che rappresentano la regione dove avviene la diffusione e lo scambio gassoso. La membrana degli alveoli deve permettere il passaggio dei gas al sangue e viceversa.
Un acino polmonare è la struttura base del parenchima polmonare e viene definita come quell’area del polmone ventilata da un bronchiolo terminale o delimitata da un setto di tessuto connettivo. L’insieme degli acini rappresenta l’area respiratoria.
Le vie aeree periferiche sono di piccolo calibro, quindi possono collassare con facilità, poiché non hanno cartilagine, e lasciare il paziente senza aria. Per questo, il danno che si produce nelle vie aeree periferiche produce un’alterazione in alcuni dei fattori che intervengono nello scambio gassoso.
Le vie aeree periferiche sono costituite da fibre elastiche (nell’interstizio polmonare) che mantengono tese le vie aeree ed impediscono che si chiudano. Qualsiasi patologia che colpisce queste fibre va ad occludere le vie aerre (che collassano) ed impediscono all’aria di raggiungere l’acino. Negli alveloli gli acini si mantengono aperti grazie:
- al surfattante polmonare che ha un’azione tensioattiva. E’ prodotto dagli pneumociti di tipo II ed è una miscela complessa di lipidi e proteine. La sua funzione principale è controllare la tensione superficiale dell’alveolo durante i movimenti respiratori facilitando la distensione del parenchima e prevenendo il collasso polmonare.
- alla pressione negativa della pleura che impedisce al polmone, che è come una spugna retrattile, di potersi contrarre.
La ventilazione alveolare
La ventilazione alveolare è il rinnovo dell’aria contenuta negli alveoli. Nella ventilazione alveolare intervengono:
- il polmone e la cassa toracica che esercitano una resistenza elastica al passaggio dell’aria dovuta alla loro espansione, in relazione inversa alla loro distensibilità, cioè maggiore è la distensibilità, minore sarà lo sforzo affinché si espandano i polmoni, e viceversa.
Ci sono patologie in cui l’interstizio polmonare è affetto da processi infiammatori, come la fibrosi polmonare, che provoca l’aumento della quantità di tessuto connettivo, facendo in modo che il polmone perda elasticità e limiti la sua espansione. - le vie aeree che anch’esse esercitano resistenza al passaggio dell’aria affinché raggiunga gli alveoli, permettendone il passaggio.
- il lavoro respiratorio esercitato dai muscoli respiratori.
- la funzione respiratoria svolta dalla pressione negativa dello spazio pleurico.
Affinché l’aria arrivi agi alveoli è necessario superare la resistenza delle vie aeree e del passaggio dell’aria. L’inspirazione necessita di un lavoro respiratorio mediante contrazione dei muscoli respiratori (diaframma e intercostali esterni). Se la resistenza aumenta (come durante l’esercizio fisico), sono richiesti ulteriori muscoli accessori (gli scaleni o gli sternocleidomastoidei) per affrontare il maggiore sforzo.
Al contrario, l’espirazione è un processo passivo che si svolge con le forze elastiche di ritorno (retrazione dei polmoni e della gabbia toracica associata all’elasticità).
In situazioni patologiche può essere necessario un lavoro espiratorio (espirazione forzata) con l’intervento dei muscoli addominali e intercostali interni (respirazione toraco-addominale), aggravato dalla chiusura delle vie aeree periferiche a causa dell’aumento della pressione intratoracica durante l’espirazione forzata.
Diffusione alveolo-capillare
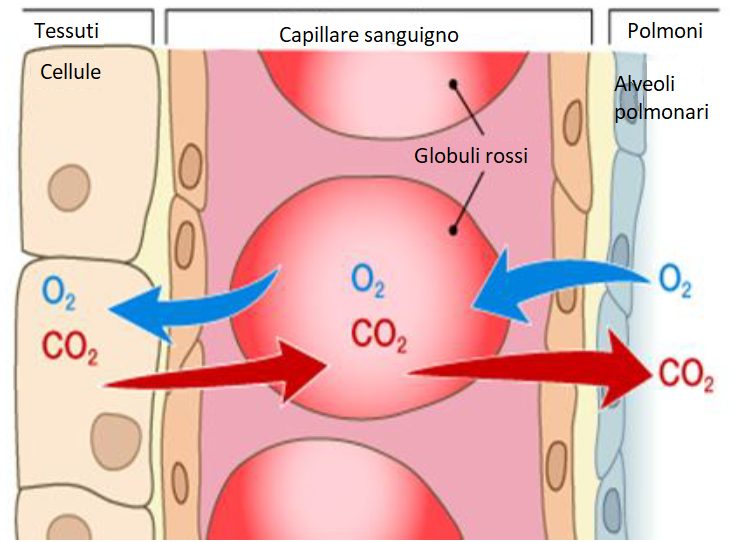
La diffusione alveolo-capillare è il passaggio di molecole di O2 e CO2 tra l’aria degli alveoli polmonari e il sangue dei capillari attraverso la membrana alveolo-capillare (MAC) fino a raggiungere l’equilibrio in entrambi i lati.
La quantità di gas trasferito da un lato all’altro della membrana alveolo-capillare dipende dai seguenti fattori:
- spessore e area della superficie della membrana alveolo-capillare che corrispondono approssimatamente a 0,5 μm di spessore e 140 m2 di superficie. Se aumenta lo spessore o diminuisce la superficie, diminuirà anche il trasferimento gasoso. Quanto maggiore è lo spessore della membrana, peggiore sarà la diffusione dei gas.
- differenza delle pressioni parziali dei gas tra gli alveoli e il sangue. Esercitano una pressione parziale solo i gas disciolti in un fluido, non quelli uniti ad altre molecole. Nel sangue venoso che arriva ai capillari perialveolari, la pO2 è di 40 mmHg e la pCO2 di 45 mmHg, mentre nell’aria alveolare la pressione di ossigeno (PaO2) è di 100 mmHg e dell’anidride carbonica (PaCO2) di 40 mmHg. Per questo i gas diffondono nella seguente maniera:
- l’ossigeno verso il sangue, così il sangue arterioso che abbandona il polmone ha una pressione parziale di O2 di 95 mmHg;
- l’anidride carbonica verso gli alveoli, così il sangue arterioso che abbandona il polmone ha una pressione parzione di CO2 di 40 mmHg.
- tempo necessario allo scambio gasoso. Un aspetto molto in portante nella diffusione dei gas è il tempo richiesto affinché si verifichi lo scambio. E’ stato calcolato che in presenza di una barriera alveolo-capillare normale, il tempo preciso per scambiare l’ossigeno e raggiungere l’equilibrio è di 0,25 secondi. Tenendo conto che, nell’individuo sano e a riposo, il tempo di transito dei globuli rossi nel capillare polmonare è di 0,75 secondi, vi è un’enorme capacità di diffusione di riserva.
- coefficiente di diffusione relazionato con la solubilità dei gas nella membrana alveolo-capillare. L’anidride carbonica diffonde 20 volte meglio dell’ossigeno.
La perfusione alveolare
La perfusione alveolare è il flusso del sangue deossigenato attraverso la circolazione polmonare e il ritorno di sangue già ossigenato al cuore. Essa dipende da:
- gittata cardiaca del ventricolo destro, infatti se il cuore non pompa correttamente non arriva il sangue.
- resistenza dei vasi polmonari, che è molto bassa grazie all’enorme distensibilità dei vasi. Questo si deve al fatto che lo strato muscolare delle arteriole e degli altri vasi polmonari è molto sottile perché si lavora a pressioni molto più basse che nei vasi che portano sangue proveniente dal ventricolo sinistro.
Il rapporto ventilazione/perfusione alveolare
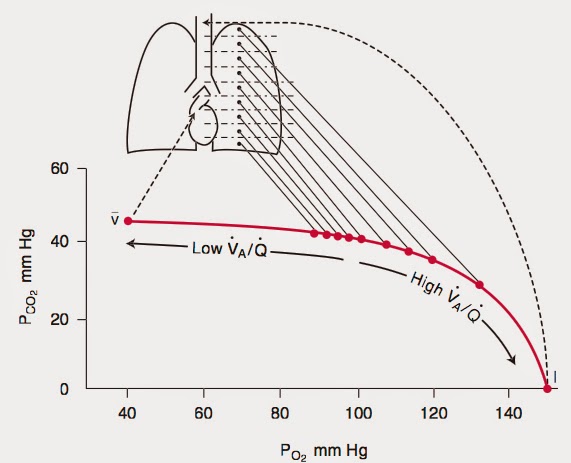
Questo fattore è un determinante primordiale dello scambio dei gas. L’ideale è un quoziente V/Q maggiore di 1 (equazione tra il volume di aria degli alveoli e il volume di sangue che li perfonde. La zona ben ventilata è ben perfusa).
A riposo e in piedi, per effetto della gravità, il sangue circola fondamentalmente per le porzioni inferiori dei polmoni, circolando in minore quantità nelle regioni superiori, per cui il rapporto V/Q è inferiore alle basi rispetto agli apici dei polmoni, poiché questi, nonostante circoli meno sangue rispetto alle zone inferiori, sono più ventilati.
Nelle basi dei polmoni il rapporto è di solito minore di 1 (sono ben perfuse ma peggio ventilate), nelle zone medie il coefficiente è uguale a 1, e negli apici il rapporto raggiunge valori maggiori di 1, essendo le zone meglio ventilate.
Come meccanismo di compensazione, al diminuire della PAO2 alveolare al di sotto di 70 mmHg, si produce una vasocostrizione arteriolare polmonare ipossica (o riflesso alveolo-arteriale) per provare a normalizzare il rapporto V/Q. In questo modo passa meno sangue nelle zone meno ventilate, per dirigersi nelle zone che sono ben ventilate.
Fonte: Malattie dell’apparato respiratorio. Pneumologia e chirurgia toracica.