L’insufficienza respiratoria è il fallimento esclusivamente dello scambio gassoso. Esistono diversi tipi di insufficienza respiratoria:
- ipossemica o parziale: colpisce la PaO2 che scende al di sotto di 60 mmHg. Questa riduzione di ossigeno è sufficiente per stimolare i chemiorecettori periferici e produrre un’iperventilazione.
- ipercapnica: nella quale aumenta la PaCO2 al di sopra dei 45 mmHg. A volte è necessario utilizzare la ventilazione meccanica non invasiva per risolvere il problema ed evitare che diminuisca il livello di coscienza, potendo arrivare persino al coma. In casi estremi si possono trovare PaCO2 che sfiorano i 100 mmHg.
- totale: colpisce sia l’ossigeno, che diminuisce, che l’anidride carbonica, che aumenta (PaO2 minore di 60 mmHg e PaCO2 maggiore di 45 mmHg).
In realazione alla durata, possiamo classificare le insufficienze respiratorie in:
- acuta: per esempio una crisi asmatica brusca, un tromboembolismo polmonare o un edema polmonare acuto.
- cronica: il paziente già ha una patologia permanente, come una BPCO o un enfisema polmonare. In molti di questi casi già è necessario che si abbia ossigeno nel domicilio.
Cause
Ci sono diverse condizioni patologiche, polmonari ed extrapolmonari, che possono portare ad insufficienza respiratoria. Tutte le condizioni che portano ad alterazioni nel processo della respirazione portano ad insufficienza respiratoria.
- ipoventilazione alveolare pura: fallimento esclusivo della respirazione negli alveoli. Il problema non è nei polmoni, è di origine extrapolmonare, per questo motivo si chiama insufficienza respiratoria con polmone sano. Questa avviene in diversi casi:
- quando si produce una depressione del centro respiratorio, come per esempio con l’assunzione di farmaci oppiacei, con sovradosaggi di eroina, con le benzodiazepine;
- in caso di malattie neuromuscolari, come la sclerosi laterale amiotrofica o malattia dei motoneuroni (SLA, paralisi che colpisce i motoneuroni, per cui non vi è stimolo), fratture costali multiple o deformità della gabbia toracica per conseguenze chirurgiche (toracoplastica);
- per obesità patologica. Il deposito di grasso va a limitare l’espansione della gabbia toracica e aumenta la pressione intraaddominale, impedendo che il diaframma si abbassi. Questa condizione è in genere data dalla sindrome obesità-ipoventilazione (o sindrome di Pickwick).
- per ostruzione delle vie aeree superiori, come per esempio, un corpo estraneo nella trachea di un bambino.
- in caso di sindrome da apnea nel sonno. Ci sono due tipologie di questa sindrome:
- centrale: durante il sonno il centro respiratorio cessa l’attività e non avviene più lo stimolo ai muscoli respiratori. Vi è come una paralisi del centro respiratorio in relazione alle fasi del sonno. I muscoli respiratori non si contraggono e si interrompe il flusso aereo.
- ostruttiva: restringimento orofaringeo per disfunzione dei muscoli che mantengono aperte le vie aeree superiori (diminuzione del tono muscolare durante la fase REM del sonno). A volte si aggiungono fattori anatomici limitanti (collo corto).
Per evitare questa situazione, quello che si fa è uno studio del sonno. Se in un ora appaiono più di 30-40 apnee si raccomanda l’uso della cPAP, che mantiene una pressione continua per evitare che l’ipotonia chiuda la via aerea.
- rapporto ventilazione/perfusione alterato: in ampie zone del polmone (zone ventilate che non sono perfuse o viceversa).
- affezioni della membrana alveolo-capillare.
- ipoventilazione alveolare primaria: causa idiopatica (non se ne conoscce la causa).
Conseguenze nell’emogas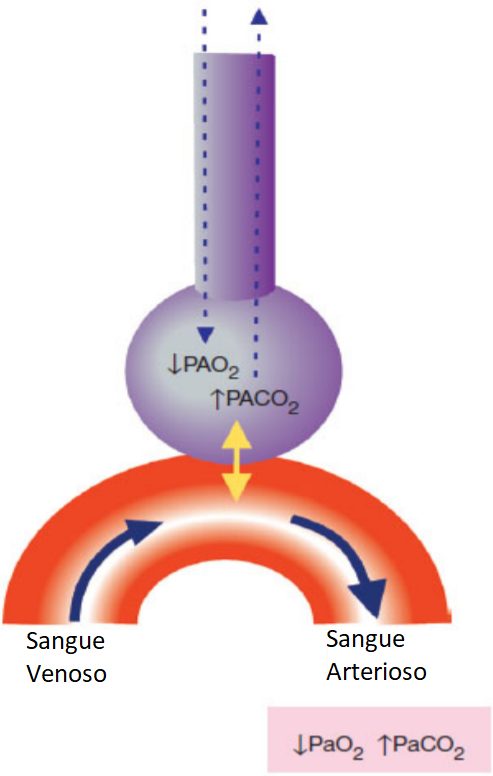
Le conseguenze nell’emogas analisi sono una PaO2 bassa e una PaCO2 alta, dovute al fatto che l’aria non si rinnova. Inoltre, un aspetto caratteristico, è che non vi è una differenza significativa del contenuto di ossigeno alveolare e capillare (il gradiente alveolo-arterioso di ossigeno è normale, il contenuto di ossigeno nei capillari è lo stesso degli alveoli).
La riduzione globale della respirazione (non vi è rinnovo di aria) porta ad un calo della pressione parziale di ossigeno negli alveoli e nel sangue, così come un aumento della pressione parziale di anidride carbonica. Non passa la quantità di ossigeno che dovrebbe passare.
Il gradiente alveolo-arterioso di ossigeno è uguale in quanto la diminuzione della pressione arteriosa di ossigeno dipende dalla diminuzione della pressione alveolare. Quindi le pressioni di ossigeno in entrambi i lati saranno uguali.
Fonte: Malattie dell’apparato respiratorio. Pneumologia e chirurgia toracica.