La colangite biliare primitiva (CBP) è una malattia cronica e progressiva caratterizzata dall’infiammazione cronica e dalla distruzione dei dotti biliari intraepatici.
La causa della CBP è sconosciuta, ma l’associazione con malattie autoimmuni e le alterazioni osservate nell’immunità cellulare e umorale suggeriscono una patogenesi autoimmune in soggetti con predisposizione genetica.
La CBP è spesso associata ad altre malattie autoimmuni, con una prevalenza del 70-80%. La sindrome di Sjögren è il disturbo più comune associato alla CBP, presente nel 70% dei casi. L’ipotiroidismo, con o senza segni di tiroidite autoimmune, si verifica nel 20% dei casi. Altre malattie associate includono artrite reumatoide, dermatomiosite, polimiosite, lupus, sclerodermia e celiachia.
Fonte: Manuale gastroenterologia SSM.
Anatomia patologica
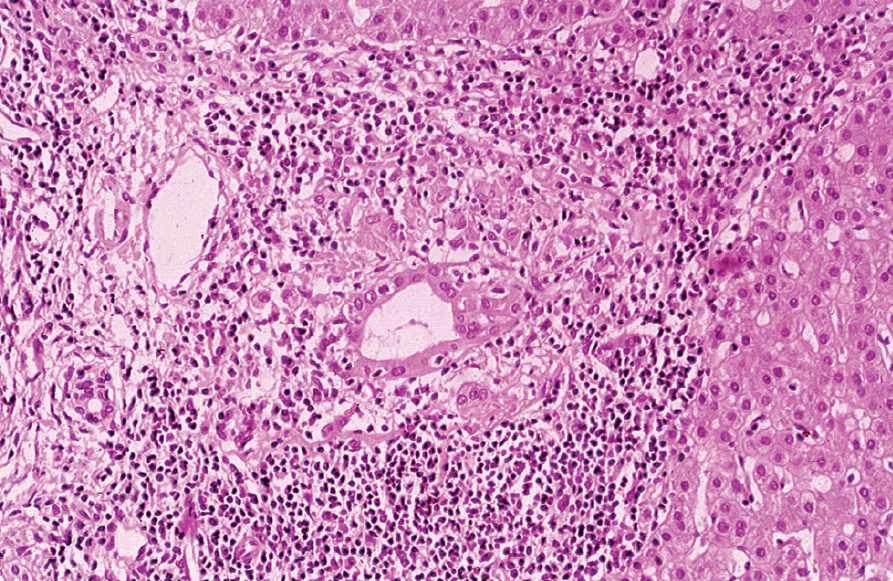
La lesione duttale florida è una caratteristica tipica della CBP, ma non è patognomonica e scompare progressivamente con la progressione della malattia. La CBP può essere suddivisa in quattro fasi o stadi evolutivi:
- Stadio I: Colangite distruttiva cronica non suppurativa, con infiammazione dei dotti biliari che necrotizzano e si circondano di un infiltrato denso di cellule infiammatorie o granulomi, limitato allo spazio portale (lesione duttale florida).
- Stadio II: Infiltrato all’esterno dello spazio portale, riduzione del numero di dotti, comparsa di nuovi dotti non funzionanti e fibrosi lieve periportale.
- Stadio III: Fibrosi nei setti che collegano diversi spazi portali.
- Stadio IV: Cirrosi (fibrosi di grado 4).
Segni clinici
Il 60% dei pazienti è asintomatico e la diagnosi viene formulata in base all’alterazione dei valori di laboratorio. I sintomi iniziali tipici includono astenia e prurito alle estremità. Successivamente, compaiono ittero e melanodermia (iperpigmentazione cutanea). Altre manifestazioni cutanee tipiche sono lesioni da grattamento, xantomi e xantelasmi.
La colestasi grave può causare steatorrea e deficit di vitamine liposolubili, in particolare di vitamina D.
L’epatocarcinoma si manifesta solo negli stadi avanzati della malattia, che sono diventati sempre meno comuni grazie al trattamento.
Esami di laboratorio
All’inizio della malattia, la fosfatasi alcalina e la GGT sono aumentate, mentre la bilirubina aumenta solo con la progressione della CBP, rendendola il miglior marcatore prognostico. Si osserva anche un aumento del colesterolo (HDL e lipoproteina X). L’alterazione immunologica più caratteristica è la presenza di anticorpi anti-mitocondriali (AMA) di tipo M che si riscontrano in circa il 90% dei pazienti con CBP. Sono frequenti anche la presenza di anticorpi antinucleo (ANA) e l’aumento dei livelli di IgM rispetto a quelli di IgG.
Donne con astenia, prurito e colestasi, e con AMA positivi ci indirizzano verso una diagnosi di CBP.
Diagnosi
La diagnosi di CBP può essere formulata in base ai seguenti tre criteri:
1. Presenza di colestasi.
2. Positività per gli anticorpi anti-mitocondriali (AMA).
3. Esclusione di altre cause di colestasi.
In presenza di positività per gli AMA, la biopsia non è necessaria per la diagnosi, ma rimane lo strumento migliore per la stadiazione della malattia. La diagnosi differenziale deve considerare l’ostruzione della via biliare (escludendo la dilatazione delle vie biliari), la colangite sclerosante primitiva, l’epatite autoimmune e altre cause di colestasi.
Prognosi
La CBP progredisce normalmente in modo lento e stabile per diversi anni, ma può evolvere in cirrosi e manifestare tutte le sue complicanze. Nella fase avanzata, possono verificarsi iperbilirubinemia, ipoalbuminemia, prolungamento del tempo di protrombina e diminuzione del colesterolo.
Trattamento
L’acido ursodesossicolico è il trattamento principale, con effetti favorevoli sulla biochimica epatica, in grado di impedire la progressione istologica della malattia e di prolungare la sopravvivenza. Il trattamento viene avviato precocemente quando si riscontrano alterazioni dei valori di laboratorio, anche se il paziente è asintomatico. I pazienti in stadi precoci rispondono meglio al trattamento. Recentemente, l’utilizzo di acido obeticolico è stato approvato per i pazienti intolleranti all’acido ursodesossicolico o non completamente responsivi.
Inoltre, può essere necessario trattare il prurito con colestiramina, rifampicina e altri farmaci, oltre al trattamento per la sindrome di Sjögren o per l’osteopenia/osteoporosi. Non è necessario un trattamento specifico per l’iperlipidemia, poiché non è associata ad un aumento del rischio cardiovascolare.
Il trapianto di fegato è l’unico trattamento curativo, ma può verificarsi una recidiva nel 25% dei casi. È indicato se si verificano una o più delle seguenti condizioni:
- Complicanze della cirrosi.
- Punteggio MELD > 15 (Model of End-stage Liver Disease).
- Bilirubina persistentemente > 3 mg/dL.
- Prurito refrattario alla terapia medica.

